В 1968 Джеймс Максвелл Гловер Уилсон и Гуннар Юнгнер при поддержке Всемирной Организации Здравоохранения (WORLD HEALTH ORGANIZATION) опубликовали исследование «PRINCIPLES AND PRACTICE OF SCREENING FOR DISEASE», которое посвятили критериям скрининга заболеваний. В 1972 году ACS (American Cancer Society) совместно с Национальным Онкологическим Институтом (NCI), разработали демонстрационный проект «Breast Cancer Detection Demonstration Project», в котором планировалось провести скрининг среди более четверти миллионов американских женщин на выявление рака молочной железы с помощью рентгеновской маммографии.
С этого времени рентгеновская маммография является не только основным методом скрининга на выявление рака молочной железы, но и становится «золотым стандартом» диагностики. Следует различать скрининговый тест и раннюю диагностику. Под ранней диагностикой подразумевают раннее выявление опухолей у симптомных пациентов. Под скрининговым тестом подразумевают раннее выявление опухолей у бессимптомных пациентов (1). Современный скрининг ориентирован на использование, прежде всего, рентгеновской маммографии как метода ранней диагностики рака молочной железы. Однако рентгеновская маммография имеет очевидные ограничения и недостатки в качестве метода для скринингового применения. Перечислим некоторые проблемы основного метода скрининга.
Возраст. Женщины в возрасте до 40 лет обычно не проходят скрининг на выявление рака молочной железы, поскольку чувствительность маммографии в этой популяции низкая из-за большей плотности молочной железы (2). Было показано, что маммографический скрининг в возрасте до 50 лет не только менее эффективен, чем в более старшем возрасте, но и связан с высокими радиационными рисками (3). Смещение скрининга в возрастной диапазон до 40 лет нежелательно, так как приведет к повышению лучевой нагрузки для пациентки. Возрастные ограничения применения рентгеновской маммографии тесно связаны с проблемой заболеваемости раком молочной железы.
Заболеваемость. По данным Health & Social Care Information Centre
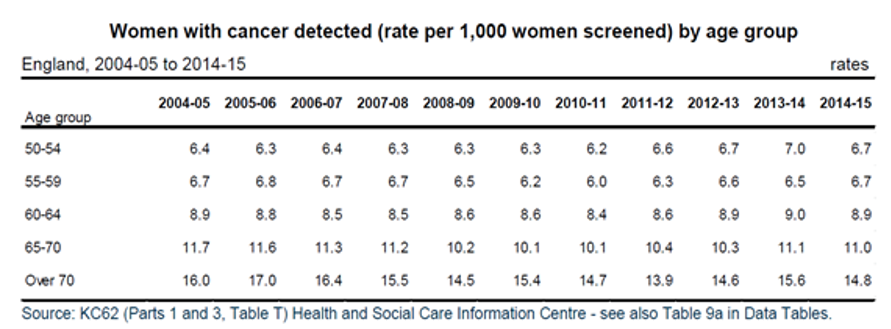
(England, 2016), несмотря на скрининговые программы, заболеваемость раком молочной железы не снижается, а остается без изменений во всех возрастных группах на протяжении 10 лет, с 2004-05 по 2015-15 гг (таблица, 4). Для решения проблемы заболеваемости естественным выглядит желание сдвинуть рамки скрининга вниз по временной шкале. Но возрастные ограничения рентгеновской маммографии не позволяет это сделать.
Операционные характеристики (чувствительность и специфичность). Скрининговое исследование относится к разделу исследований с низким преваленсом. Исследование при низком преваленсе – это, как правило, профилактическое обследование. Скрининговое исследование характеризуется: неограниченной по численности выборкой, как правило, многотысячной; низким преваленсом; стандартной методикой; значительным преобладанием здоровых пациентов над пациентами с патологией; невозможностью использования референтного метода и гистологической верификации диагноза из-за большого количества здоровых пациентов; существенным преобладанием среди выявленной патологии пациентов с ранними стадиями заболевания; невозможностью применения операционных характеристик: чувствительности и специфичности. По данным скринингового исследования невозможно получить операционные характеристики и сведения о частоте встречаемости заболевания. Операционные характеристики можно получить при обследовании симптомных пациентов.
В таблице приведены операционные характеристики X-ray маммографии при обследовании большого количества симптомных пациентов за 6-летний период (5).
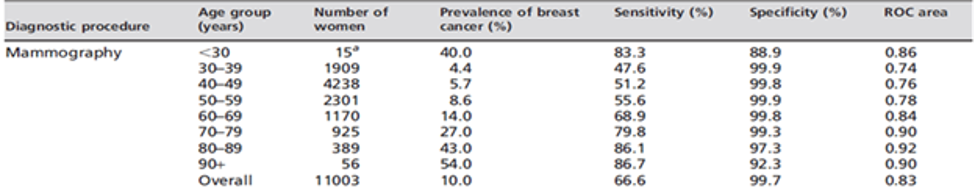

Чувствительность рентгеновской маммографии в диагностике рака молочной железы выше 80%, удовлетворяющая требованиям скрининга, наблюдается только в возрастных группах 70-79, 80-89 и 90+ лет.
Скрининговый интервал. Скрининговый интервал это период времени между двумя последовательными скрининговыми тестами. Считают, что этот интервал непосредственно связан с преваленсом, скоростью развития заболевания, на которое нацелен скрининг, операционными характеристиками применяемых методов (1). Вместе с этими факторами при расчете скринингового интервала необходимо учитывать лучевую нагрузку на организм пациентки. По определению Всемирной Организации Здравоохранения скрининг является сложным, повторяющимся и продолжительным явлением, а не единовременной акцией («PRINCIPLES AND PRACTICE OF SCREENING FOR DISEASE»).
«Плотная» молочная железа (Breast density) - Рак молочной железы часто подобен рентгеновской плотности фиброгландулярной ткани, что затрудняет различие этих типов ткани из-за маскирующего эффекта плотной железистой ткани (6). Поэтому, X-ray mammography ненадежна для диагностики рака у женщин с плотной железистой паренхимой, с фиброзно-кистозной болезнью. Женщины с высокой маммографической плотностью молочной железы имеют высокий риск развития рака молочной железы (7). Доказано, что высокая маммографическая плотность может быть связана с четырехкратным повышением риска развития рака молочной железы (8, 9).
Формирование группы наблюдения или риска. По определению Всемирной Организации Здравоохранения «должна существовать и быть изучена ранняя, латентная стадия заболевания. Естественная история развития заболевания, включая раннюю стадию, должна быть достаточно изучена». С помощью скрининга можно активно формировать группы риска по развитию рака молочной железы. Поскольку протоковая карцинома происходит из эпителиальных клеток, то районы с фиброгландулярной тканью и большим количеством клеток являются высоким риском повышенной эпителиальной пролиферации (10). Критерием отбора должна быть количественная оценка состояния фиброгландулярной ткани, позволяющая отличить норму от патологии. Пациентки с ненормальным содержанием фиброгландулярной ткани относительно возрастной нормы должны формировать группу наблюдения. Существующие методы скрининга не позволяют формировать группы наблюдения по развитию рака молочной железы.
Повторные исследования. Скрининг – динамический процесс. Повторный вызов на скрининговую программу может причинить беспокойство, вызвать серьезные переживания в связи с подозрением на болезнь, так называемый синдром Улисса, и повторным лучевым воздействием (11). В связи с этим, имеет смысл использовать безопасные методы скрининга, позволяющие многократные повторные исследования. Кратность обследования, особенно среди пациенток из группы высокого риска и при проведении заместительной гормональной терапии, выбирается индивидуально в зависимости от выявленной патологии.
Лучевое воздействие (Radiation exposure) Железистая ткань в молочной железе является наиболее уязвимой для лучевого воздействия, в сравнении с жиром, кожей и ареолой, потому что недифференцированные клетки более уязвимы к воздействию ионизирующей радиации (12). А поскольку протоковая карцинома происходит из эпителиальных клеток, то вызывает справедливое недоумение по применению X-ray mammography в скрининговых программах по раку молочной железы. Маммография имеет повышенный риск возникновения радиационно-индуцированного рака молочной железы. Предполагают, что низкая доза радиации несет более высокий риск по сравнению с более высокой дозой облучения (13, 14).
Rupture risk. При маммографии существует риск разрыва инкапсулированной раковой опухоли в процессе компрессии ткани молочной железы, что может привести к метастазированию. Современное маммографическое оборудование использует 42 фунта давления (15). Этого может быть достаточно для нарушения целостности капсулы и метастазирования.
Маммографическая техника. Согласно критериям скрининга заболеваний метод диагностики должен быть доступен и приемлем для населения («PRINCIPLES AND PRACTICE OF SCREENING FOR DISEASE»). Маммографическую технику можно оценить, анализируя применяемую дозу, качество и величину луча, специфическую компрессию молочной железы. Установлено, что есть связь между дозой облучения и увеличением случаев рака молочной железы (16). Прямые расчеты дозы облучения (mGy) для конкретной молочной железы невозможны. Трудность состоит в знании индивидуального строения молочной железы, необходимого для вычисления коэффициента преобразования. Поэтому используют среднюю дозу, зависящую от толщины молочной железы. В современных маммографах экспозиция выбирается автоматически на основе толщины сжатой железы. Специфическая компрессия молочной железы является тем фундаментом, который обеспечивает снимок хорошего качества. Ошибка при компрессии молочной железы для расчета ее толщины связана с компрессионной панелью, которая может изгибаться и значительно деформироваться.
Приведенные данные отражают необходимость дополнительных эффективных скрининговых программ для молодых женщин, включая проведение скрининга альтернативной техникой с целью увеличения длительности доклинической стадии обнаружения, что приведет к уменьшению смертности от рака молочной железы (17). Для преодоления существующих ограничений следует использовать современные альтернативные методы исследования молочных желез, не уступающие «золотому стандарту» по эффективности. Электроимпедансная маммография является методом диагностики, удовлетворяющая критериям Всемирной Организации Здравоохранения для скрининга заболеваний. Электроимпедансный компьютерный маммограф МЭИК v.5.6, разработанный и производимый компанией ПКФ “СИМ-техника”, Россия использует современные технологии создания и обработки электроимпедансных изображений молочной железы: неинвазивная технология создания изображений, 3D томографическая система, мягко-полевая томография, нелокализованный метод создания изображения, перекрестный метод сбора данных, метод обратного проецирования с весовой функцией по горизонтали и вертикали, количественная информация.
- CANCER SCREENING AND MORTALITY A.A. Barchuk, A.M. Belyaev, A.V. Filochkina, A.I. Arseniev, Anssi Auvinen практическая онкология, Т. 17, №4-2016
- Gabriel and Domchek Breast Cancer Research 2010, 12:212
- Mammographic screening before age 50 years in the UK: comparison of the radiation risks with the mortality benefits.Berrington de González A1, Reeves G. Br J Cancer. 2005 Sep 5;93(5):590-6
- Breast Screening Programme, England. Statistics for 2004-15 Published 24 February 2016. Health & Social Care Information Centre
- Measuring the accuracy of diagnostic imaging in symptomatic breast patients: team and individual performance P BRITTON, J WARWICK, M G WALLIS, S O’KEEFFE, K TAYLOR, R SINNATAMBY, S BARTER, M GASKARTH, S W DUFFY and G C WISHART The British Journal of Radiology, 85 (2012), 415–422
- Leung et al., 2010 Can Breast Magnetic Resonance Imaging Demonstrate Characteristic Finding of Preoperative Ductal Carcinoma in Situ in Taiwanese Woman? Asian Journal of Surgery, Vol. 33, No. 3, pp. 143-149
- Relationship between mammographic density and the risk of breast cancer in Japanese women: a case-control study.Nagao Y, Kawaguchi Y, Sugiyama Y, Saji S, Kashiki Y. Breast Cancer. 2003; 10(3):228-33.
- Boyd et al., 1998 Mammographic Densities and Breast Cancer Risk. Cancer Epidemiology, Biomarkers & Prevention, Vol. 7, pp. 1133-1144;
- Kolb et al., 2002 Comparison of the Performance of Screening Mammography, Physical Examination, and Breast US and Evaluation of Factors that Influence Them: An Analysis of 27,825 Patient Evaluations. Radiology, vol. 225, No. 1, pp. 165-175
- McCormack & Santos et al., 2006 Breast Density and Parenchymal Pattern as Markers of Breast Cancer Risk: A Meta-Analysis. Cancer Epidemiology, Biomarcers & Prevention, Vol. 15, No. 6, pp. 1159-1169
- Leung et al., 2002 Will Screening Mammography in the East Do More Harm Than Good? American Journal of Public Health, Vol. 92, No. 11, pp.1841-1846
- Hammerstein et al., 1979 Absorbed radiation dose in mammography. Radiology, 130, 485-491
- Brenner DJ, Sawant SG, Hande MP, et al. Routine screening mammography: how important is the radiation-risk side of the benefit-risk equation? Int J Radiat Biol. 2002;78:1065-1067.
- Heyes GJ, Mill AJ, Charles MW. Enhanced biological effectiveness of low energy x-rays and implications for the UK breast screening programme. Br J Radiol. 2006;79:195-200.
- Hoekstra P. Quantitive digital thermology: 21st century imaging systems. Paper presented at: OAND Conference; 2001; Hamilton, Ontario
- Hammerstein et al., 1979 Absorbed radiation dose in mammography. Radiology, 130, 485-491
- Son et al., 2006 Changing Patterns in the Clinical Characteristics of Korean Patients with Breast Cancer during the Last 15 years. Archives of Surgery, Vol. 141, No. 2, pp. 155-160